Травмы спины и заболевания суставов не всегда проходят без осложнений. Распространенной патологией спинного мозга является миелопатия, которая не появляется сама по себе, а является последствием заболеваний сосудов, хрящей, костей, различных инфекционных поражений.
Существуют различные виды миелопатии, в зависимости от ее природы происхождения. Чтобы определить, как правильно вылечить болезнь, специалист разбирается с причинами миелопатии, устраняя в первую очередь их. Классификацию заболевания, клинические признаки, меры устранения смотрите в данной статье.
Характеристика
Миелопатия возникает в результате нанесенных повреждений оболочке спинного мозга. Этот термин подразумевает любое дегенеративное изменение основного органа нервной системы —, механическое, инфекционное, метаболическое и др.
Миелопатии является осложнением уже существующего дегенеративного или инфекционного процесса в тканях.
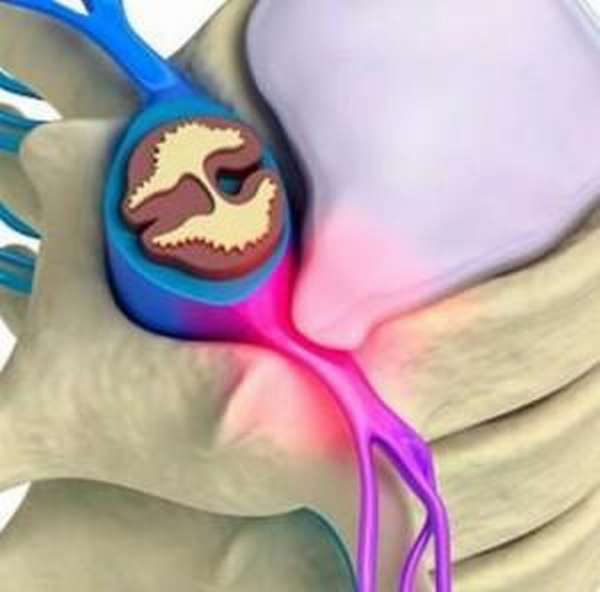
Этиология заболевания различная, на развитие патологии спинного мозга влияют разрушительные процессы в хрящах и костях, сосудистые и метаболические нарушения, травмы позвоночника, онкология, аутоиммунная реакция.
При диагностике миелопатии часто обнаруживается компрессионная нагрузка на спинномозговой канал и окружающие его сосуды.
Вследствие этого, нарушается питание поврежденного участка позвоночника, нервные импульсы перестают проходит через данный сегмент, человек утрачивает некоторые функции нервной и опорно-двигательной системы.
Причины
Основными факторами, влияющими на развитие патологии спинномозговой области являются:
- спондилолистез,
- остеохондроз,
- спондилез,
- компрессионный перелом позвоночника,
- вывих,
- тромбоз сосудов,
- атеросклероз,
- опухолевое новообразование и метастазирование,
- сахарный диабет,
- фенилкетонурия,
- туберкулез,
- остеомиелит,
- врожденная аномалия суставов,
- инфекционные поражения нервной системы,
- заболевания крови,
- склероз,
- интоксикация,
- межпозвоночная грыжа,
- облучение радиацией,
- осложнения после взятия пункции.
Виды
Классификация миелопатии позвоночного канала разделяется на этиологические типы:
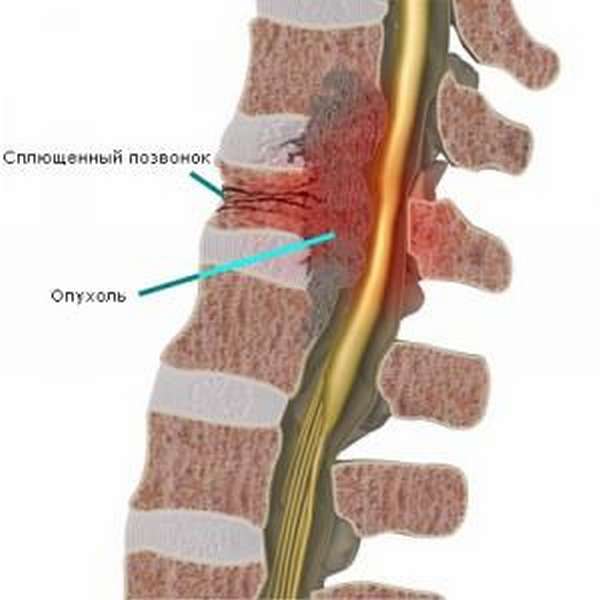
дискогенная или спондилогенная
(вертеброгенная миелопатия) —, причиной появления служат заболевания суставов и межпозвоночных дисков,- раковая (возникает на фоне онкологического новообразования, его токсического воздействия и сдавливания),
- ишемическая (она же дисциркуляторная, вызвана повышенным холестерином —, тромбозом, атеросклерозом сосудов, диабетом),
- посттравматическая миелопатия (характеризуется различной степенью поражения в зависимости от причиненного травмой ущерба целостности спинномозгового канала),
- сосудистая миелопатия (эпидуральная патология развивается вследствие открытого кровоизлияния в спинном мозге при получении травмы).
Существуют и другие виды миелопатии, по названию которых можно догадаться о природе их появления: метаболическая, интоксикационная, воспалительная, радиационная.
Симптомы
Знание симптоматики заболевания поможет заметить его развитие на раннем этапе, пока спинальная миелопатия не нанесла существенный урон организму. Дегенеративная миелопатия вызывает болезненные ощущения в спине, иррадиирующими в конечности и внутренние органы.
Симптомы миелопатии шейного отдела включают периферический парез верхних и нижних конечностей, болезненные ощущения в шее и плечевом поясе, спазмирование мышц, угнетение работы головного мозга.

Шейная миелопатия с парезами рук и ног —, наиболее опасная патология, требующая немедленного лечения.
В противном случае, двигательную функцию рук и ног восстановить практически нереально.
Цервикальная миелопатия (что это такое —, понятно из описания шейной патологии) может ограничить подвижность сразу всего тела, так как в области шеи расположены важнейшие нервные окончания.
Миелопатия грудного отдела проявляется нарушением работы внутренних органов дыхания и пищеварения, онемением и покалыванием в руках, спазмами и неконтролируемыми движениями верхних конечностей.
Патология поясничного отдела негативно отражается на работе органов репродуктивной системы, поражает нижние конечности синдромом пареза, наблюдаются неконтролируемые движения спастического характера.
Диагностика
Чтобы обнаружить причину развития заболевания, оценить степень поражения спинномозгового канала и околопозвоночных тканей, определить вероятность последствий миелопатии, специалист использует методы магнитно-резонансной и компьютерной томографии, электромиографии, биохимического анализа крови, посева спинномозговой жидкости, ПЦР, рентгена.
На основания результатов лабораторных исследований и рекомендаций онколога, вертебролога, хирурга, невролога и других специалистов, назначается терапия миелопатии лечащим врачом.
Лечение
Миелопатия —, непростой диагноз. Она требует лечения первичного диагноза, повлекшего травмирование спинного мозга и снятия симптомов. Симптоматическое лечение включает в себя прием анальгетиков, обезболивающих препаратов и миорелаксантов.
Патологии хрящей и костей поддаются консервативному лечению посредством физиопроцедур, мануальной терапии, гимнастики и массажа. Однако, не всегда болезнь диагностируется достаточно рано для того, чтобы консервативная терапия справилась с ее последствиями.
Неотъемлемым показанием к хирургическому вмешательству является острый болевой синдром, не утихающий после приема анальгетиков, а также показания хирурга, вертебролога и нейрохирурга по результатам анализов.
Оперативное вмешательство позволяет устранить первопричину сдавливания спинномозгового канала и защемления нервных корешков, купировать болевой синдром.
После операции человеку назначаются медикаментозные препараты для снятия болей и улучшения нервной проводимости, физиотерапевтическое лечение, витаминно минеральные комплексы.
Осложнения
На ранней стадии диагностики заболевание хорошо поддается лечению, однако полного выздоровления ждать не нужно, если спинной мозг претерпел устойчивые повреждения. В таком случае задача врачей —, снизить болевой синдром и сдавливание нервных канальцев, вернуть пациенту способность самостоятельно передвигаться.
Если прямых повреждений в спинномозговом канале нет, то достигается наиболее значительный эффект терапии в комплексе с медикаментозными средствами и процедурами.
Серьезные последствия вызывают недуги радиационного, метаболического и ракового характера.
Их клиническая картина постоянно усугубляется и сложно поддается лечению. Человеком полность утрачивается трудоспособность.
Профилактика заболевания

Основным средством профилактики миелопатии становится особая внимательность к своему здоровью самим пациентом и предупреждение заболеваний, провоцирующих травмирование спинного мозга.
Внимание должно быть обращено на здоровье позвоночника и суставов, сосудов, хрящей, эндокринной системы, отсутствие инфекционных поражений, интоксикации, травм и онкологии.
Заключение
В поражении спинного мозга нередко виноваты заболевания, напрямую не воздействующие на здоровье органов нервной системы. Поэтому, особое внимание при диагностике миелопатии обращено на выявление заболеваний суставов, инфекций, аутоиммунных реакций, эндокринных нарушений, злокачественных новообразований.
Ненадлежащее лечение миелопатии влечет серьезные последствия для организма: парез, паралич, расстройство функционирования ЦНС, органов репродуктивной и пищеварительной системы, полная утрата дееспособности. При ранней диагностике результаты терапии чаще положительные.
