ПТФС или посттромбофлебитический синдром — это хроническая венозная болезнь, которая развивается вследствие тромбоза глубоких вен ног. У людей происходит вторичное варикозное расширение венозных сосудов, отечность ног и трофические изменения кожного покрова. Недуг трудно поддается терапии, поэтому его важно вовремя диагностировать, чтобы снизить вероятность возникновения осложнений.
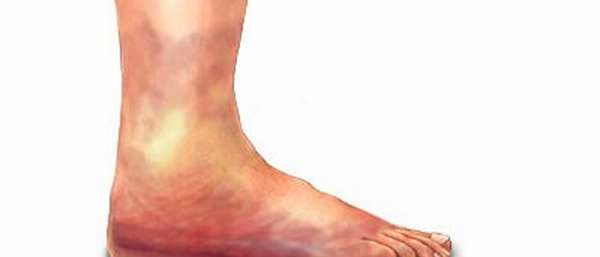
4 основные причины ПТФС
Посттромботическая болезнь нижних конечностей возникает вследствие влияния следующих факторов:
- повреждение вен ног травматического характера (при хирургических вмешательствах, переломах),
- внедрение инфекции,
- варикозное заболевание,
- повышенная свертываемость крови.
Какие признаки указывают на патологию?
Посттромботический синдром вызывает следующую симптоматику:
- наличие на кожных покровах нижних конечностей бугорков или сосудистой сеточки,
- ярко выраженная отечность,
- быстрая утомляемость ног,
- судороги,
- нарушение чувствительности,
- отечность голени,
- онемение и покалывание.
Каков прогноз и опасна ли патология?
Медики обращают внимание пациентов на то, что полное излечение заболевания невозможно. Прогноз на абсолютное выздоровление неблагоприятен. Однако если проводится правильная терапия и больной придерживается всех рекомендаций специалиста, удается добиться стойкой ремиссии. Опасность посттромбофлебитического синдрома заключается в возможном присоединении к трофическим язвам инфекции. Не исключена вероятность развития венозной гангрены, вследствие чего пораженную конечность могут ампутировать. Для заболевания характерен очаг хронического воспаления, который становится причиной ухудшения работы иммунной системы и повышения аллергизации организма.
Прогрессирование ПТФС левой или правой ноги приводит к стойкой инвалидизации.
Своевременная диагностика — шанс предотвратить осложнения
Если у человека появляются подозрения на то, что развился посттромбофлебитический синдром, важно незамедлительно посетить флеболога. На приеме медик проводит опрос больного, во время которого узнает, насколько давно возникли патологические симптомы. Затем доктор приступает к визуальному осмотру и ощупыванию пораженной конечности, после чего прибегает к помощи функциональных проб. В завершение диагностики пациента отправляют на следующие обследования:
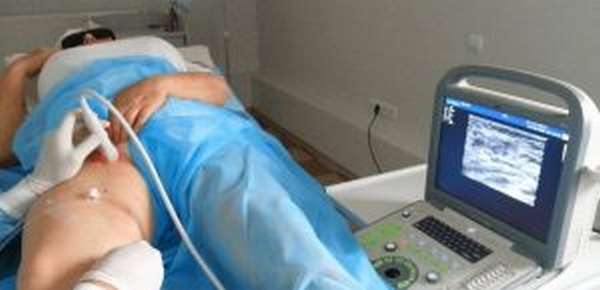
- ультразвуковое ангиосканирование,
- тазовая флебография,
- окклюзионная плетизмография,
- флюометрия.
Как проходит лечение?
Коррекция образа жизни
Когда поставлен диагноз ПТФС нижних конечностей, больному потребуется соблюдать следующие принципы лечения:
- Систематически посещать сосудистого хирурга или флеболога.
- Снизить физическую активность.
- Рационально подобрать место работы. При возникновении посттромбофлебитического синдрома исключена деятельность, которая предполагает долгое вертикальное положение и нахождение в условиях повышенной или пониженной температуры.
- Отказаться от курения и употребления спиртосодержащих напитков.
- Заниматься лечебной физической культурой, соблюдая все предписания доктора.
- Соблюдать диетическое питание, которое направлено на исключение из меню пищи, способствующей сгущению крови.
Медикаментозное лечение
Посттромбофлебитическая болезнь предполагает курс терапии, который состоит из 3 этапов. Длительность первого составляет не более 10 дней. Пациентам прописывают лекарства, которые вводятся инъекционным методом. В обязательном порядке назначают медпрепараты, указанные в таблице:
| Группа медикаментов | Название |
| Дезагреганты | «Трентал» |
| «Реополиглюкин» | |
| Антиоксиданты | «Эмоксипин» |
| «Милдронат» | |
| НПВС | «Кетопрофен» |
| «Диклоберл» |
Если помимо прочих признаков, заболевание спровоцировало возникновение трофических язв, человеку проводят посев на флору, а затем назначают антибиотики.
Во время 2 этапа прибегают к помощи репарантов («Актовегин») и поливалентных флеботоников («Вазокет» и «Детралекс»), которые сочетают с дезагрегантами и антиоксидантами. Продолжительность курса лечения в среднем занимает около 3 недель и определяется доктором в зависимости от формы посттромбофлебитического синдрома и индивидуальных особенностей организма больного. Что же касается 3 этапа терапии, то пациенту прописывают поливалентные флеботоники, а также медикаменты, созданные для наружного использования. Длительность этого периода терапии составляет около 2 месяцев.
Медпрепараты для местного воздействия могут быть представлены в форме гелей и мазей. Их потребуется наносить на очищенный кожный покров конечностей. При этом медики рекомендуют делать легкий массаж. Такие фармсредства обладают антитромботическим и противовоспалительным эффектом. Применяются препараты:
- «Лиотон»,
- «Венитан»,
- «Троксерутин»,
- «Индовазин»,
- «Венорутон».
Компрессионная терапия
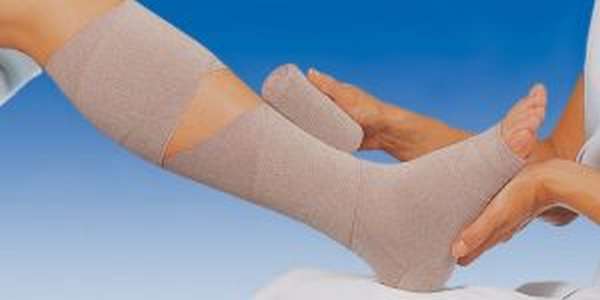
Посттромбофлебитический синдром нижних конечностей, независимо от того, какая стадия диагностирована, предполагает использование эластичного бинта или ношение компрессионного белья. На ранних этапах развития прибегают к помощи бинтов, с помощью которых удается поддерживать требуемый уровень компрессии. В процессе выздоровления доктор разрешает носить компрессионный трикотаж, к примеру, чулки.
В некоторых ситуациях ношение таких приспособлений вызывает дискомфорт. В таком случае может быть использован бандаж, который выполнен из цинкосодержащих нерастяжимых бинтов. Если же заболевание находится в тяжелой стадии, в качестве компрессионной терапии могут назначить пневматическую интермиттирующую компрессию. Проведение ее основано на использовании аппарата, который состоит из воздушных и ртутных камер. Благодаря манипуляции удается создать последовательную компрессию на разные участки пораженной конечности.
Физиотерапевтические процедуры
Постфлебитический синдром предполагает назначение больному таких методов физиотерапии:
- электрофорез,
- вакуум-терапия,
- лимфодренажный массаж,
- радоновые и озоновые ванны,
- ультразвуковое лечение,
- магнитотерапия,
- дарсонвализация,
- диадинамотерапия,
- лазеротерапия,
- амплипульстерапия.
Оперативное вмешательство
К помощи хирургического вмешательства чаще всего прибегают в той ситуации, когда консервативное лечение не принесло требуемого терапевтического эффекта. Операция может быть проведена исключительно после полного восстановления движения крови в сосудах, то есть после реканализации. Преимущественно используются такие методы хирургии:
- Обходное шунтирование. Проводится удаление части вены с тромбом, который мешают нормальному кровотоку. По границам фрагмента вшивается шунт.
- Флебэктомия. Представляет собой удаление пораженных вен.
- Трансплантация и транспозиция сосуда.
Профилактические мероприятия
Чтобы отстрочить развитие такой патологии, как посттромботическая болезнь вен нижних конечностей, пациенту потребуется придерживаться простых правил. В первую очередь нужно использовать лекарства, которые разжижают кровь. Во время этого важно постоянно мониторить показатели свертываемости крови, а также внимательно соблюдать дозировки, которые определил лечащий доктор. Прописывают больным и венотоники. Обязательной профилактической мерой при посттромбофлебитическом синдроме является ношение компрессионного белья.
Следить потребуется и за рационом. Часто пациентам назначают антихолестериновое диетическое питание. Исключить из меню потребуется все продукты, которые повышают вязкость крови. Диета позволит снизить лишний вес, если он имеется. Этот пункт особо важен, поскольку чрезмерная масса тела увеличивает нагрузку на нижние конечности и повышает риск развития ПТФБ. Доктора рекомендуют пациентам выпивать в сутки не менее 2 литров жидкости, если для этого нет противопоказаний. Достаточное потребление воды предотвращает сгущение крови. Профилактика предполагает и исключение сидячего образа жизни. Людям потребуется заниматься лечебной физической культурой, совершать пешие прогулки, ходить на плавание. При этом нагрузка на нижние конечности должна быть размеренной. При сидячей работе рекомендуют систематически делать перерывы и разминаться.
