Посттравматический остеомиелит – разрушение кости гнойного характера, затрагивающее все её слои – надкостницу, губчатое и компактное вещество, а также костный мозг.
Чаще всего возбудителем является золотистый стафилококк. Данный микроорганизм проникает через открытую рану при серьёзных травмах, вследствие перенесённых операций или транспортируется с кровью при наличии очага хронической инфекции.
Нередко патология осложняется свищами, между которыми образуются каналы. Чаще всего остеомиелит развивается при травмах костей нижней конечности, расположенных поверхностно.
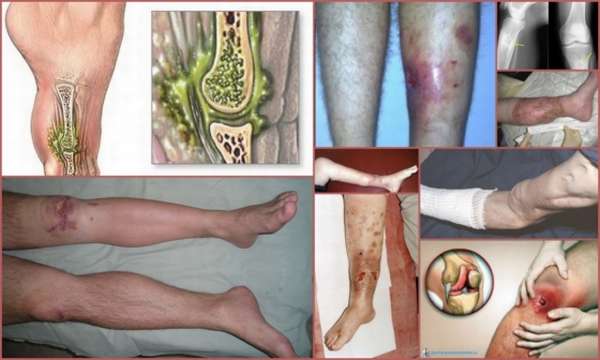
Этиология
Развивается посттравматический остеомиелит при попадании в кость и окружающие ткани гнилостных бактерий, способствующих их отмиранию, нагноению с последующим развитием воспаления.
Основные причины развития болезни:
- Открытые переломы кости – самая частая причина развития патологии. В данном случае диагностируют травматический остеомиелит. Микробные агенты заносятся в рану при сильном загрязнении или при обширной площади поражения. В последнем случае увеличивается зона заражения, которую сложнее обработать. Часто остеомиелит развивается из-за нарушения обработки переломов, когда отсутствует дренаж в ране,
- Также инфекция проникает при недостаточной обработке операционного поля во время хирургических вмешательств. Особенно опасно, когда в рану попадают устойчивые к антибиотикам микробы. Возможно развитие остеомиелита при использовании инструментов, подвергшихся коррозии,
- Последней распространённой причиной развития остеомиелита могут стать тяжёлые огнестрельные ранения. Риск заражения костей возрастает при массивном поражении кожи, мышц и суставов. В результате образуются множественные участки отмерших тканей, которые начинают разлагаться и нагнаиваться. Также посттравматический остеомиелит может развиться при наличии обломков костей, образовавшихся вследствие огнестрельной раны.
На заметку!
Кости могут быть заражены при попадании с кровью возбудителей из хронического очага инфекции. В таком случае диагностируют гематогенную форму остеомиелита.
Наиболее распространённые микробы, вызывающие заболевание:
- Стафилококк,
- Стрептококк,
- Грам-отрицательные бактерии,
- Неклостридиальные анаэробы,
- Смешанные культуры возбудителей.
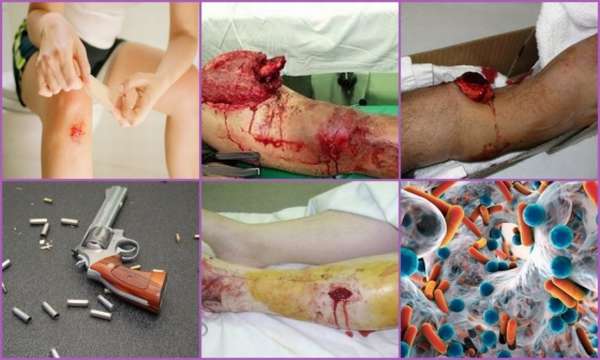
Как развивается патология
В подавляющем большинстве случаев болезнь вызывает золотистый стафилококк. После травмы или по иным причинам возбудитель попадает на поверхности кости и начинает размножаться. В качестве питательной среды микроб использует костную, мышечную и соединительную ткани, а также кровь.
Патологию усугубляет наличие костных отломков, которые «отгораживают» возбудитель от клеток иммунитета – вокруг них образуются полости, содержащие скопления микробов.
Организм не успевает уничтожать стафилококки, которые постоянно размножаясь, начинают разрастаться, вызывая поражение новых участков кости.
Секвестры – это отмершие ткани, которые отторгаются. Убитые микробы и погибшие иммунные клетки формируют гной. В результате запускается воспалительный процесс – увеличивается проницаемость стенки сосудов, жидкая часть крови выходит за пределы кровеносного русла, образуя отёк. Повышается температура тела, в области поражённой конечности появляется болезненность.
Классификация
По МКБ 10 код посттравматического остеомиелита соответствует шифру М 86 – «Остеомиелит», в зависимости от формы и причины возникновения подразделяется еще на 10 вариантов. Классификация остеомиелита проводится по разным составляющим.
В зависимости от причины развития:
- Огнестрельный,
- Посттравматический – развивается после открытых переломов,
- Послеоперационный – является осложнением перенесенного хирургического вмешательства,
- Спицевой – развивается вследствие применения спиц при скелетном вытяжении,
- Контактный – заражение кости происходит от окружающих мягких тканей.
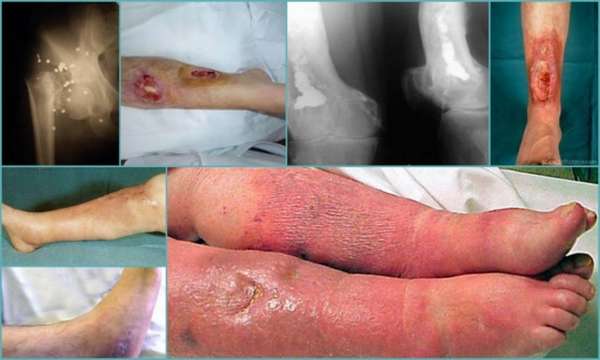
По стадиям развития:
- Подострая – проявляется общим недомоганием и возникновением дискомфорта в поражённой зоне,
- Острая – характеризуется разгаром симптомов, протекает несколько месяцев,
- Хроническая – развивается при отсутствии лечения, протекает с умеренными симптомами, чередуется периодами обострения и ремиссии.
Клиническая картина
Появлению посттравматического остеомиелита часто способствует перенесённая травма или операция. Симптомы появляются не сразу, несколько недель пациент не испытывает никаких жалоб, так как разрушение кости ещё не началось.
Интересно!
У некоторых больных отмечался так называемый период предвестников, для которого было характерно общее недомогание, чувство слабости и дискомфорта в поражённой зоне.
Первые признаки посттравматического поражения кости:
- Чувство слабости, разбитости, недомогания, появление мышечных болей и озноба,
- Повышение температуры тела до 38-39°,
- Появление слабых ноющих болей в области поражения.
Позднее присоединяются следующие симптомы:
- Возрастает болезненность, которая усиливается при движениях конечности, а также при переносе массы тела на неё,
- Боль возникает даже при прикосновении к поражённой области,
- Появляется отёк в области остеомиелита, распространяющийся на соседние ткани, вплоть до припухлости половины всей конечности.
При длительном течении формируется хронический посттравматический остеомиелит, для которого характерно появление:
- Свищей в коже – специальных отверстий, через которые гной выделяется наружу. Эти каналы не закрываются, так как очаг инфекции остаётся внутри,
- В мягких тканях, в области поражённой кости флегмоны – разлитого участка гнойного воспаления,
- Ложных суставов – смещение обломленных костей относительно друг друга. Наблюдается при запущенном течении болезни.
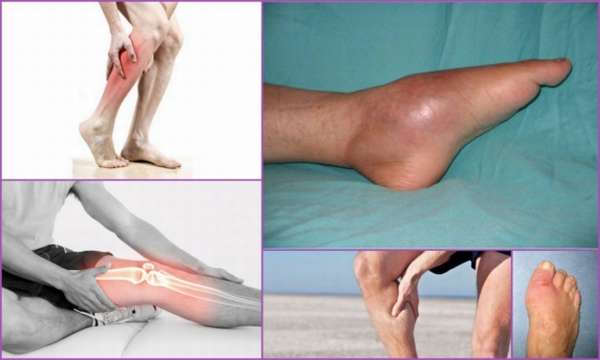
Осложнения
При отсутствии лечения посттравматический остеомиелит может привести к следующим последствиям:
- Формирование сепсиса – попадание возбудителя в кровь и его циркуляция по организму,
- Образование гнойного артрита,
- Хрупкость кости и самопроизвольные переломы,
- Развитие контрактуры – неполноценного сгибания или разгибания,
- Образование анкилоза – полного отсутствия подвижности в суставе из-за его окостенения,
- Формирование абсцессов – ограниченных гнойных участков, в том числе и внутрикостных, а также флегмон – пропитанных гноем окружающих тканей.
Диагностика
Диагностировать остеомиелит на начальных этапах весьма затруднительно. Это объясняется тем, что разрушение кости ещё не произошло и на рентгенограмме сложно разглядеть признаки данной патологии.
Очень важную роль на начальных этапах посттравматического заболевания костей играет осмотр лечащего врача – доктор выявит поражённый участок, определит распространение боли, а также методом пальпации (ощупывания) проверит состояние надкостницы, длину конечности и возможные уплотнения.
Внимание!
Если спустя 1-2 месяца после травмы повторно появился отёк, а болезненность усилилась – следует срочно обратиться за медицинской помощью.
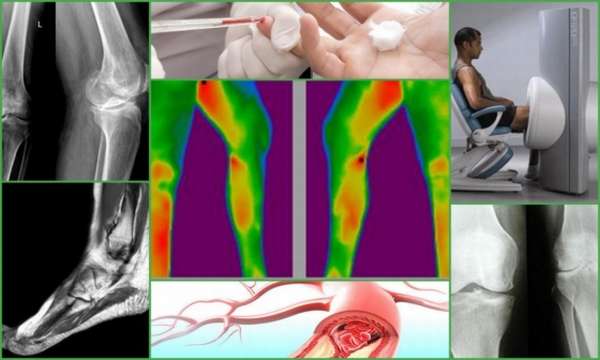
Методы обследования при посттравматическом остеомиелите:
- Общий анализ крови – первый, стандартный способ определения воспаления. О его наличии говорит повышение скорости оседания эритроцитов, а также лейкоцитоз со сдвигом формулы влево,
- Тепловидение – основано на инфракрасном излучении, позволяет выявить очаги воспаления. Очень информативно на ранних стадиях,
- Исследование периферического кровотока – позволяет распознать повреждения сосудов,
- Рентгенологическое исследование – информативно не ранее чем через месяц после развития посттравматического остеомиелита. Позволяет выявить секвестры – отмершие участки кости, очаги остеопороза. Для уточнения распространённости процесса доктор может назначить компьютерную томографию,
- Магниторезонансная томография – позволяет увидеть изменение мягких тканей и поражение сосудов. Спустя месяц после развития посттравматического остеомиелита на МРТ наблюдается: сужение сосудов, склероз окружающих мышечных волокон, образование под надкостницей микрополостей, защемление костного мозга соединительной тканью, а также признаки отёка.
Лечение
Лечение посттравматического остеомиелита направлено на устранение очага гнойного воспаления, обеспечение заживления поражённой области и повышение сопротивляемости организма.
Консервативное лечение
На ранних этапах остеомиелита показана антибактериальная терапия, иммобилизация конечности, возможно проведение оксигенотерапии.
Подбор антибиотиков для лечения остеомиелита осуществляется после определения вида возбудителя. Чтобы не терять драгоценное время, сразу же назначают антибактериальные препараты широкого спектра действия: Ципрофлоксацин, Цепорин, Цефалексин, Ванкомицин. Для улучшения эффекта первые 2 месяца назначаются внутривенные инъекции.
Проведение иммобилизации конечности осуществляется при помощи гипса или скелетного вытяжения. Устанавливается дренаж для удаления гноя. Такой подход обеспечивает нормализацию местного кровотока, уменьшение болей и снижение риска развития осложнений.
Оксигенотерапия – назначается как дополнение к консервативному лечению. Сущность метода заключается в помещении поражённой конечности в специальную барокамеру, где происходит насыщение клеток кислородом для ускорения процессов заживления.
Хирургическое лечение
Показано в тяжёлых случаях посттравматического остеомиелита. В ходе операции удаляются отмершие участки кости и гнойные образования. Производится тщательная санация, обломки костей соединяются стерильными спицами. После операции показан курс антибиотиков, а также физиотерапевтических процедур.
Посттравматический остеомиелит имеет характерную клиническую картину, на ранних этапах диагностируется по результатам внешнего осмотра. Спустя месяц информативно проведение рентгена или МРТ. С лечением не стоит затягивать, чтобы не прибегать к операции.


