Остеомиелит – заболевание, представляющее собой воспалительное поражение костного мозга, затрагивающее все части кости (губчатое и компактное вещество и надкостницу). Остеомиелит костей ног занимает третье место по распространенности (после травм и операций) среди всех патологий опорно-двигательной системы.
Описание патологии
Что такое остеомиелит – это инфекция костного мозга, поражающая все элементы костей. Название болезни происходит от трех греческих слов: osteo – кость, myelo – мозг и itis – воспаление. Код остеомиелита по МКБ 10 (Международной классификации болезней 10 пересмотра) – М86.
Патогенез остеомиелита: после попадания возбудителя в костный канал развивается воспалительный процесс. Он сопровождается выделением гноя и некрозом тканей (вследствие скопления лейкоцитов, выделяющих литий, разлагающий кость).
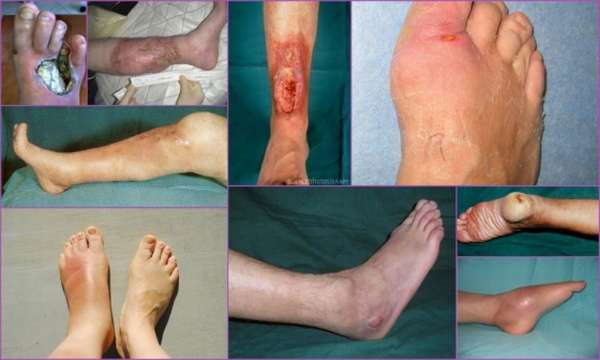
Гной и некротизированные ткани кости с поврежденного участка переносятся вместе с кровью и лимфой, провоцируя дальнейшее распространение инфекции. В результате чего развивается интоксикация всех внутренних органов, проявляющаяся повышением температуры и сильной болью.
На заметку!
Гнойный абсцесс может перейти в хроническую форму остеомиелита.
Чаще всего диагностируется:
- Остеомиелит голени,
- Остеомиелит стопы,
- Остеомиелит пяточной кости,
- Остеомиелит позвоночного столба,
- Остеомиелит большого пальца ноги.
У взрослых в 16% случаев открытые переломы перерастают в посттравматический остеомиелит. Представители сильного пола в большей степени подвержены патологии, нежели женщины. Чаще всего диагностируют остеомиелит у детей и пожилых пациентов. Дети и подростки страдают от гематогенного остеомиелита, а пожилые пациенты – от спицевого или послеоперационного остеомиелита тазобедренного сустава.
Причины заболевания
Врачи называют основной причиной остеомиелита проникновение в организм возбудителей – бактерий и микроорганизмов:
- Стафилококка (золотистого или эпидермального),
- Стрептоккока,
- Энтеробактерий,
- Гнойной или гемофильной палочки,
- Палочки Коха (вызывающей туберкулез).
Выделяют два пути инфицирования патогенной микрофолорой, провоцирующей остеомиелит нижних конечностей:
- Экзогенный – проникновение возбудителя непосредственно в кость коленного сустава или другого сочленения при открытой ране, травме, переломе, операции,
- Эндогенный или гематогенный – перенос бактериальной инфекции от очага воспаления (кариес, гайморит, тонзиллит) по сосудам вместе с кровью.
Повышают риск развития патологии:
- Переломы (особенно открытые),
- Эндопротезирование (замена суставов),
- Дисфункция печени или почек,
- Системные заболевания, ослабляющие иммунитет – СПИД, онкология, сахарный диабет, трансплантация органов,
- Недостаток витаминов и микроэлементов,
- Частые смены климата,
- Вредные привычки – злоупотребление алкоголем или прием наркотиков,
- Поражения сосудов и ЦНС.
Болезнь может развиться при нагноении костной раны. Это может случиться после операции или травмы. Воспаление возникает на участке раздробления кости, а со временем распространяется на костный мозг. Некротизированные костные ткани вызывают нагноение, формирование полостей с гноем и свищей. Появление такой тяжелой патологии препятствует формированию костной мозоли.
Симптоматика
Симптомы и лечение остеомиелита зависят от типа патогенной микрофлоры, участка локализации воспаления, а также от возраста больного и уровня его иммунной защиты.
Выделяют три клинических разновидности патологии:
- Септико-пиемическую,
- Локальную (местную),
- Токсическую.
Симптомы остеомиелита септико-пиемической формы:
- Лихорадка (резкий скачок температуры до 39-40°С),
- Усиление потоотделения,
- Общая слабость и сонливость,
- Нервозность,
- Диспепсические расстройства (тошнота, рвота),
- Мигрень,
- Боли при остеомиелите ноющие или распирающие, усиливаются при движении,
- Покраснение кожи возле пораженного участка,
- Отечность сочленения,
- Свищи на коже и кости, сопровождающиеся отделением гнойного содержимого.
Через 2-3 суток после начала болезни развивается ацидоз – сбой кислотно-щелочного баланса (гиперкалиемия, гипонатриемия, гиперкальциемия). Далее нарушается свертываемость крови. Может наблюдаться, как гиперкоагуляция (усиление свертываемости), так и гипокоагуляция. Завершающей является стадия фибринолиза – рассасывания образовавшихся сгустков крови (тромбов).
Для токсического вида характерно ускоренное развитие заболевания, схожее с клинической симптоматикой сепсиса (заражения крови). Своего апогея недуг достигает в течение суток и проявляется:
- Резким повышением температуры,
- Признаками менингококковой инфекции,
- Тремором и судорогами,
- Обмороками,
- Падением АД (артериального давления),
- Нарушением функционирования сердечнососудистой системы, что может привести к смерти.
Важно!
Диагностика токсической формы остеомиелита затрудняется вследствие отсутствия специфической симптоматики при нарастании признаков общей интоксикации организма.
Признаками остеомиелита местной формы являются воспалительный процесс костей и прилежащих мягких тканей. Общее состояние пациента варьируется от удовлетворительного до среднетяжелого.
Симптоматика огнестрельного или послеоперационного остеомиелита большой берцовой кости нарастает поэтапно. В течение 1-2 недель может наблюдаться выделение гноя из раны, позже проявляются признаки общего заражения. Клиническая картина этой формы патологии обусловлена от размеров очага воспаления, своевременности обработки поврежденного участка, уровня иммунитета и возраста пациента.

Разновидности недуга
Классификация недуга предполагает его разделение на специфический и неспецифический. Неспецифический вид остеомиелита возникает при инфицировании стафилококком – на его долю приходится около 90% случаев, стрептококком, грибком или кишечной палочкой. Специфическая форма вызывается туберкулезом костей, бруцеллезом и сифилисом.
По способу заражения выделяют гематогенную (эндогенную) форму остеомиелита – в этом случае возбудитель разносится из очага воспаления (фурункул, флегмона, панариций, кариозный зуб, синусит). Экзогенная форма предполагает наличие травмы или оперативного вмешательства. К этой форме патологии относят:
- Контактный остеомиелит – когда инфекция, начавшаяся в мягких тканях, попадает в кость,
- Послеоперационный – возникает при удалении спиц или хирургической замене суставов,
- Огнестрельный – фокус воспаления смещается с огнестрельной раны на кость,
- Посттравматический – после перелома (особенно открытого).
Интересно!
Вначале возникает острый остеомиелит. Если терапия проводится на начальной стадии остеомиелита, пациент излечивается. Но при отсутствии адекватного лечения развивается хронический остеомиелит.
Исключение составляют атипические виды патологии, при которых болезнь сразу переходит в хроническую форму. К ним относятся:
- Остеомиелит Оллье (альбуминоз),
- Абсцесс Броди,
- Склерозирующий остеомиелит Гарре,
- Гнойный остеомиелит на фоне туберкулеза костей или сифилиса.
Последствия болезни
Инвалидность при остеомиелите назначается редко. Обычно это – следствие неправильного или несвоевременного лечения. По той же причине возникают и другие осложнения остеомиелита:
- Общее заражение крови (сепсис),
- Плеврит,
- Патологические переломы,
- Формирование свищей кости и мягких тканей,
- Снижение двигательной активности суставов,
- Искривления костей,
- Малигнизация (трансформация костных тканей в раковые клетки),
- Переход патологии в хроническую форму,
- Смерть больного.
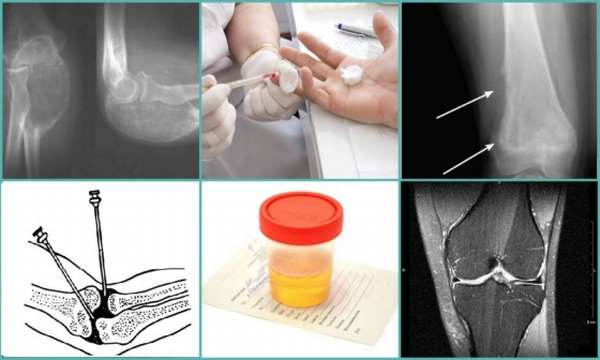
Диагностика
При подозрении на болезнь следует обратиться к своему терапевту. Он расскажет, как лечить остеомиелит, а при необходимости перенаправит пациента к хирургу-ортопеду или травматологу. После первоначального осмотра больного, врач опрашивает его и собирает анамнез. Далее назначаются клинические анализы и инструментальные исследования.
- Общий анализ крови и биохимия
По их результатам фиксируется наличие воспалительного процесса – на него указывает повышенное количество лейкоцитов и СОЭ (скорость оседания эритроцитов). При заболевании наблюдается резкое уменьшение гемоглобина на фоне увеличения тромбоцитов.
- Общий анализ мочи
Наличие лейкоцитов в моче также указывает на наличие воспаления. Одним из последствий остеомиелита является почечная недостаточность, признаки которой также фиксируются по анализу мочи.
- УЗИ
Применяется для исключения других патологий мягких тканей. Помогает узнать глубину новообразования, его форму и величину.
- Инфракрасное сканирование
Обычно используется учеными, но может помочь в диагностике остеомиелита, особенно острой формы. Применяется для обнаружения участков с повышенной температурой. С его помощью можно установить какие кости, кроме основного участка, подвержены патологии.
- Пункция
Применяется, как для диагностики, так и в терапевтических целях. При помощи откаченного гноя можно выявить возбудителя недуга. Благодаря процедуре уменьшается давление в кости и формируется новая фистула, что снимает воспалительный процесс.
- Рентген
Самый информативный метод диагностирования. Рентгеновское фото остеомиелита выполняется в двух проекциях. Рентгенография позволяет установить участок некротированной костной ткани и его размеры.
Интересно!
Рентген-исследование позволяет установить признаки воспаления у маленьких пациентов на 4-5 день болезни, а у взрослых на 10-15 день. Обычно назначают несколько процедур для отслеживания динамики заболевания.
Рентген фиксирует следующие характерные признаки патологии:
- Стирание границ между губчатым и компактным элементом кости (после 15 дня болезни),
- Наличие сферических очагов некроза кости (остеопороз),
- Раздувание и деформация рельефа надкостницы,
- Секвестры, отличающиеся по размеру и по форме (спустя 20-30 дней после возникновения патологии).
К концу первого месяца заболевания перечисленные признаки становятся заметнее. Происходит разрастание и слияние полостей с гноем. Воспаление переходит на здоровую часть надкостницы. При попадании гнойного содержимого в сочленение суставная щель сужается, поверхность хряща деформируется, формируются остеофиты.
- КТ
Компьютерная томография – современная методика исследования внутренней части кости. Позволяет зафиксировать те же признаки, что и рентген и сформировать трехмерное изображение пораженного участка кости и окружающие его мягкие ткани. КТ применяется для дифференцирования патологии от других заболеваний.
Правила терапии
Лечение остеомиелита – сложный и длительный процесс (от 4 месяцев до полугода), прерывать который досрочно нельзя. Вылечить остеомиелит полностью не всегда удается. Даже после исчезновения симптоматики возможен рецидив – появление свищей, язв, секвестров, ложных сочленений.
Лечение остеомиелита народными средствами в домашних условиях строго запрещено. Проводить терапию должен опытный врач в условиях стационара. Он же подскажет чем снять отек и боль при обострении. Комплекс мер включает:
- Санацию пораженного участка,
- Прием системных антибиотиков,
- Назначение НВПС (нестероидных противовоспалительных средств),
- Устранение интоксикации,
- Курс иммуномодуляторов,
- Иммобилизация (фиксация) поврежденной конечности.
На заметку!
Результативность терапии зависит от правильно выбранных медикаментозных препаратов. Без антибиотиков при остеомиелите не обойтись. Несмотря на большое количество побочных реакций, только медикаменты этой группы помогут купировать болезнь.
При тяжелом протекании заболевания показано оперативное вмешательство – секвестрэктомия. В ходе операции промывается пораженный участок кости, удаляется гной и некротизированные ткани.
После выписки из стационара пациенту рекомендуют курс массажа, физиопроцедуры и ЛФК. Специальные упражнения помогут восстановить двигательную активность и нормализуют трофические процессы в костной ткани.
Физиопроцедуры применяют для нормализации питания деформированного участка. Самыми популярными являются:
- Прогревание УВЧ,
- Использование лазера,
- Электрофорез,
- Озоновые, парафиновые и керитовые аппликации,
- Магнит.
Для быстрой регенерации кости важно сбалансировать меню и отказаться от вредных привычек. Большинству пациентов рекомендованы поливитаминные комплексы.
Прогноз для больных в основном положительный. Но терапия – длительная, как и восстановительный период. Насколько успешной она окажется зависит от возраста пациента, стадии заболевания, своевременности постановки диагноза и начала лечения.
Меры профилактики
Об окончательном выздоровлении можно заявить, если в течение трех лет после диагностирования не было ни одного рецидива. Несмотря на то, что прививки от остеомиелита не существует, предупредить недуг можно. Для профилактики остеомиелита потребуется:
- Умеренно заниматься спортом,
- Отказаться от вредных привычек,
- Минимизировать количество стрессовых ситуаций,
- Поддерживать защитные силы,
- Своевременно устранять воспалительные очаги – кариес, тонзиллит, гайморит,
- Обязательно обращаться к врачу при травмах,
- Не заниматься самолечением.
Остеомиелит – тяжелая патология, устранить которую удается только совместными усилиями врача и пациента. Для выздоровления важен правильный настрой, соблюдение всех рекомендаций доктора и здоровый способ жизни.


