Ревматоидный артрит – хроническая патология суставов, возникающая в результате сбоя в работе иммунной системы, из-за которого организм начинает воспринимать клетки собственного организма как чужеродные, стремясь к их разрушению. В результате развивается воспалительный процесс, приводящий к постепенному разрушению суставов и эрозии костей. Запущенная болезнь очень трудно поддается лечению, поэтому так важна своевременная диагностика ревматоидного артрита. Диагностический фактор играет решающую роль в борьбе с этим заболеванием. Современная диагностика ревматоидного артрита включает целый комплекс методов, позволяющий врачу выявить ревматоидный артрит на ранних стадиях и выбрать правильную тактику лечения.
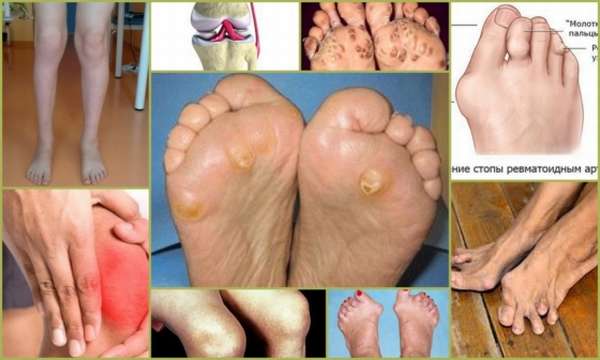
Внешние признаки ревматоидного артрита
Ревматоидный артрит – одна из наиболее распространенных форм суставной патологии: с его симптоматикой в той или иной степени знаком каждый сотый взрослый житель планеты. Дети болеют ревматоидным артритом суставов редко, только если к этому имеется наследственная предрасположенность. Для данной патологии характерна расовая и половая «избирательность»: европейцы страдают от артрита больше, чем жители Азии и Африки, а у женщин он встречается в три раза чаще, чем у мужчин. Это заболевание вызывает воспаление и боль в суставах, приводя к нарушению их нормальной подвижности. Болезнь начинается с разрушения синовиальной оболочки, которая выстилает суставную сумку.
Важно как можно раньше диагностировать ревматоидный артрит суставов, в противном случае он может привести к развитию осложнений. Если процесс не остановить, он переходит на костный аппарат, следствием чего становится анкилоз (полная неподвижность сустава). Эрозийно-деструктивные изменения суставных и околосуставных тканей носят необратимый характер. Также при ревматоидном артрите суставов часто поражаются внутренние органы – почки, печень, сердце, легкие. Это способно привести человека к инвалидности.
Развитие ревматоидного артрита обычно начинается с мелких суставов на пальцах ног. Они краснеют, отекают, воспаляются и болят. Боль усиливается при нажатии на подушечки пальцев. В дальнейшем происходит распространение воспаления на крупные суставы нижних конечностей: коленных, голеностопных, реже – тазобедренных. Клиническая картина рематоидного артрита сопровождается такими признаками:
- Скованность в движениях, возрастающая по утрам: перед тем, как встать с постели, на разработку суставов требуется значительное время,
- Симметричность поражения – болят одновременно парные суставы (большие пальцы, колени),
- Боль умеренная, но продолжительная. Пика болевой синдром достигает в ночное и утреннее время. Во второй половине дня боль может стихнуть до полного исчезновения, но к вечеру возвращается,
- Зудящая сыпь и перекатывающиеся узелки, образующиеся в области больных суставов и представляющие собой округлые безболезненные уплотнения от 2-3 мм до 2-3 см в диаметре, которые могут исчезать и возникать вновь,
- Периодически возникающее лихорадочное состояние и небольшое повышение температуры тела без видимых причин.
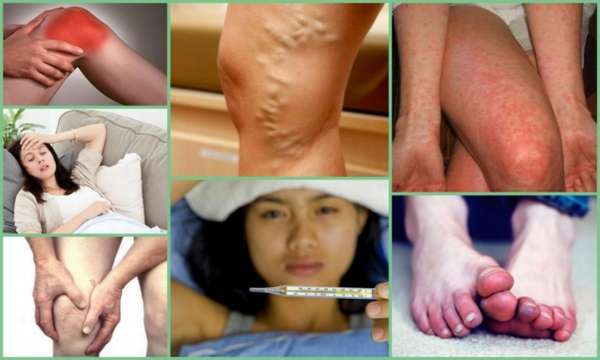
Это – внешние критерии диагностики ревматоидного артрита суставов. Ранняя стадия ревматоидного артрита характеризуется признаками общей интоксикации организма – потеря веса, слабость, вялость, потливость, боль в мышцах. Поэтому больные путают недуг с простудой или гриппом.
Интересно!
Опытный специалист-артролог способен распознать ревматоидный артрит по внешним признакам, поставив предварительный диагноз. Но для его подтверждения необходимо провести комплексное исследование, включающее лабораторные и инструментальные методики диагностики.
Лабораторные способы диагностики
После опроса и внешнего осмотра пациента, с которого начинается обследование на ревматоидный артрит, врач направляет его на лабораторную диагностику ревматоидного артрита. С целью определения основных диагностических критериев ревматоидного артрита проводятся:
- Биохимический и общий анализ крови (ОАК),
- Анализ крови на ревматоидный фактор (РФ),
- Тест на АЦЦП – антитела циклического цитруллиннированного пептида,
- Биопсия синовиальной оболочки,
- Исследования синовиальной (околосуставной) жидкости.
ОАК показывает повышение уровня лейкоцитов и СОЭ (скорости оседания эритроцитов). Биохимия в каждом отдельном случае демонстрирует как общие, так и специфические черты. Возрастает концентрация в крови так называемого С-реактивного белка (СРБ) и гаммаглобулина. Все эти признаки свидетельствуют о наличии в организме воспалительного процесса.
Диагноз ревматоидный артрит суставов серопозитивного типа подтверждается присутствием в крови ревматоидного фактора, представляющего собой особое вещество, способствующее разрушению суставных тканей. Оно вырабатывается организмом в ответ на запрос иммунной системы, ошибочно воспринимающей клетки суставов как чужеродные. Степень концентрации этого вещества указывает на стадию развития заболевания: чем глубже патологические процессы, тем выше уровень данного показателя.
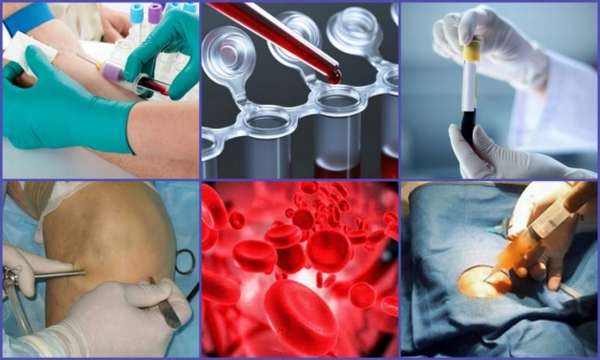
Но наличие ревматоидного фактора в анализе крови не является неоспоримым признаком ревматоидного артрита суставов. Согласно статистике, он присутствует у 5% совершенно здоровых людей, и с возрастом этот процент увеличивается. Поэтому среди тех, у кого обнаруживается РФ, такой диагноз ставится лишь одной трети.
Точно определить вероятность возникновения ревматоидного артрита суставов позволяет тест на АЦЦП. Эта методика применяется для диагностики ревматоидного артрита на ранних стадиях, поскольку антитела на циклические цитруллиннированные пептиды образуются в крови человека намного раньше, чем РФ – примерно за полтора года до проявления первых внешних симптомов ревматоидного артрита суставов.
Метод основан на том, что цитруллин, представляющий собой особый продукт обмена веществ, образующийся в ходе биохимических процессов из аминокислот, воспринимается организмом чужеродный элемент. Из здорового организма он полностью выводится, но если человек заболевает ревматоидным артритом, цитруллин остается в крови, и в ответ на его присутствие иммунная система вырабатывает специфические антитела.
Пункция синовиальной жидкости берется из околосуставной области при помощи шприца под местной анестезией, поэтому анализ не причиняет пациентам неприятных ощущений. Пробы отправляются в лабораторию для исследования на предмет содержания гноя и других веществ, свидетельствующих о развитии воспаления. Иногда в них обнаруживаются болезнетворные микроорганизмы, присутствие которых усугубляет течение болезни.
Еще проводится биопсия синовильной оболочки. По состоянию ткани специалисты судят о том, насколько далеко зашел патологический процесс.
На заметку!
Лабораторное исследование биологических жидкостей имеет первостепенное значение для диагностики ревматоидного артрита суставов. Оно помогает врачу определиться с тактикой терапии, а также отследить ее результативностью.
Инструментальные способы диагностики
Для установления диагноза ревматоидный артрит необходимо рентгенологическое исследование. Оно дает врачу возможность получить сведения о процессах, протекающих в пораженных суставах. Рентгеноскопия при ревматоидном артрите позволяет заметить следующие изменения:
- Утончение кости,
- Утолщение и уплотнение мягких тканей,
- Признаки околосуставного остеопороза,
- Кисты, выглядящие на снимке как просветление костной ткани.
- Эрозию кости,
- Кальцификацию – отложение солей на поверхности сустава. Кальцификаты имеют различную плотность на разных участках кости,
- Выраженный остеопороз,
- Сужение или сращение межсуставных щелей.
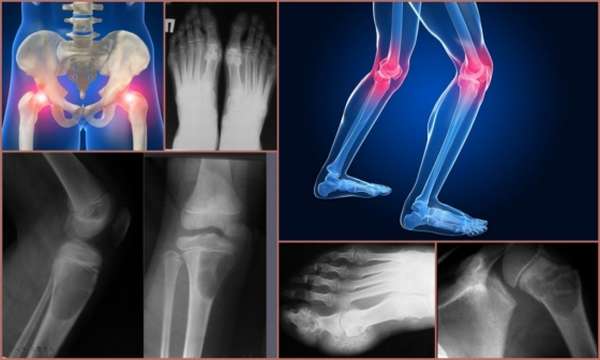
Также в качестве инструментальных методов диагностики ревматоидного артрита суставов используются:
- Ультразвуковое исследование (УЗИ) – доступная, высокоинформативная и сравнительно безопасная методика, практически не имеющая противопоказаний и позволяющая получить информацию о состоянии не только хрящевой и костной, но и околосуставной ткани, а также мышц, связок, сухожилий,
- Магнитно-резонансная томография (МРТ) – лучший визуализационный метод диагностики ревматоидного артрита, позволяющий подробно изучить состояние костного аппарата и прилегающих к нему тканей. Однако он имеет противопоказания: людям, в организме которых находятся металлические имплантанты, сосудистые клипсы, стенты, кардиостимуляторы, а также беременным женщинам на ранних сроках нельзя проводить этот вид обследования,
- Еще одним видом исследования, используемом при ревматоидном артрите суставов, является диагностическая артроскопия. При ее проведении врач-артролог под местной анестезией делает небольшой разрез в области сустава, через который вводятся артроскоп – миниатюрный зонд с видеокамерой на конце, позволяющий врачу подробно рассмотреть сустав в мельчайших деталях. Через другой разрез вводится полая трубка, по которой подается физиологический раствор – наполняя суставную полость, он улучшает видимость и позволяет проводить манипуляции более тщательно и аккуратно. Именно артроскопия дает возможность обнаружить патологический процесс в самом начале развития.
Широкие возможности современных диагностических методик позволяют определить патологию суставов в самом начале ее развития. Таким образом, даже при необратимости патологических процессов, происходящих при ревматоидном артрите сустава, медикам удается стабилизировать ситуацию, не допуская дальнейшего прогрессирования болезни. Это помогает добиться стойкой многолетней ремиссии, сохраняя пациентам работоспособность и возможность вести привычный образ жизни.


